

2015 © All rights reserved. Web Master Ortho Spine Center
Para una mejor experiencia recomendamos: Internet Explorer 7+ | Firefox 19.0.2 | ChromeVersión 25.0.1364.172 m | o últimas versiones
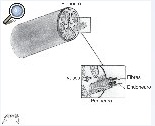
Anatomía del nervio ciático
Formado por la unión de las raíces de L4 a S3, el nervio ciático es el nervio más largo del organismo. Emerge por la escotadura ciática mayor en la que ya se distinguen sus 2 divisiones, tibial y peronea, pero ambas englobadas por una vaina nerviosa común. En su descenso por la pelvis, presenta variaciones anatómicas en sus relaciones con el músculo piriforme, pasando, en general, por debajo. Sin embargo, el nervio o una de sus divisiones, generalmente la división peronea, puede cursar a través del músculo. El nervio continúa descendiendo por el muslo, por detrás del músculo aductor mayor y por delante del glúteo mayor. En el tercio distal del muslo, las 2 divisiones se separan físicamente en nervio tibial y nervio peroneo común7.
Músculos inervados por el nervio ciático
En la pelvis, el nervio ciático inerva a los músculos piriforme y cuadrado femoral. En el muslo, la división tibial del nervio ciático inerva a la cabeza larga del músculo bíceps femoral y a los músculos semitendinoso, semimembranoso y aductor mayor. La división peronea inerva a la cabeza corta del músculo bíceps femoral.
NEUROGRAFÍA CON RESONANCIA MAGNÉTICA DE ALTA RESOLUCIÓN PARA EVALUAR ÓPTIMAMENTE LOS NERVIOS DE LA COLUMNNA Y EL NERVIO CIÁTICO
La neurografía por resonancia magnética (RM) hace referencia a un conjunto de técnicas con capacidad para valorar óptimamente la estructura de los nervios periféricos y de los plexos nerviosos. Las nuevas secuencias neurográficas 2D y 3D, en particular en equipos de 3 Tesla, consiguen un contraste excelente entre el nervio y las estructuras perineurales.
La neurografía por RM permite distinguir el patrón fascicular normal del nervio y diferenciarlo de las anomalías que lo afectan, como inflamaciones, traumas y tumores. En este artículo se describe la estructura del nervio ciático, sus características en la neurografía por RM y las dolencias que lo afectan con mayor frecuencia.
Introducción
El estudio de las neuropatías periféricas (NP) ha estado históricamente a cargo de los neurofisiólogos, quienes aportan datos funcionales y cuali-cuantitativos de la ubicación de la lesión, las propiedades de conducción y la distribución neuronal. La técnica más usada es el electromiograma (EMG)1, 2. Sin embargo, el EMG es un estudio que consume mucho tiempo, no es cómodo para el paciente, no localiza el sitio exacto de la lesión, ni tampoco diferencia la fibrosis perineural de las masas compresivas. La evaluación clínica y electrofisiológica habitualmente no determina la causa de la neuropatía ciática3. La llegada de las técnicas neurográficas por RM ha permitido un abordaje diagnóstico más preciso4. Actualmente, con los equipos de RM de 3T y las secuencias de alta resolución, se pueden estudiar detalladamente la estructura del nervio ciático, su curso, las relaciones con las estructuras adyacentes que pueden contribuir a atraparlo y su compresión3, 5. En este artículo, se repasan la anatomía del nervio ciático, los parámetros técnicos en RM para su estudio y los procesos más frecuentes que pueden afectarlo.
Estructura del nervio periférico
Para entender mejor las características de los nervios normales y patológicos en la RM es necesario repasar brevemente la estructura del nervio periférico. El axón es la unidad funcional del nervio periférico, contenido por la vaina formada por las células de Schwann. Una capa de tejido conectivo, el endoneuro, rodea a cada axón. Múltiples axones forman un fascículo, que está cubierto por un estroma fibroso llamado perineuro. Por último, un grupo de fascículos se cubren por una capa de tejido conectivo, el epineuro, que contiene los vasos.
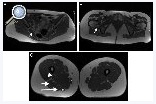
Figura 2. Músculos inervados por el nervio ciático. A) Músculo piriforme (flecha). B) Músculo cuadrado femoral (flecha). C) Músculos grácil (asterisco pequeño), cabeza corta del bíceps femoral (cabeza de flecha), cabeza larga del bíceps (flecha corta), semimembranoso (asterisco grande) y semitendinoso (flecha larga).
Figura 3. Apariencia normal del nervio ciático en A) la escotadura intercondílea (flecha), B) tercio superior del muslo (flecha) y C) división en nervios peroneo (flecha larga) y tibial (cabeza de flecha), en una secuencia FSE T1.
El nervio anormal pierde su patrón fascicular, se engruesa focal o difusamente y presenta desviaciones en su curso, interrupciones o compresiones. En las secuencias ponderadas en T2 es hiperintenso respecto a su contralateral, y, con la inyección de gadolinio, suele realzar. Además, se acompaña de cambios en la señal o estratificación de la grasa perineural, que se ve mejor en las secuencias potenciadas en T1, y de imágenes lineales adyacentes y en contacto con el nervio, características de fibrosis.
Clasificación de las neuropatías
Las principales formas etiológicas de las NP fueron descritas por Seddon en 194322, que destacó aquellas en que se produce daño por tracción y/o compresión extrínseca. El nervio sufre el efecto de fuerzas físicas, ya sea por fricción, elongación o compresión, que generan 3 mecanismos de lesión: neuropraxia, axonotmesis y neurotmesis.
La neuropraxia es el grado menor de lesión. El nervio muestra sufrimiento sin discontinuidad de su vaina ni del axón. Generalmente, es un trastorno transitorio y con restitución completa.
En la axonotmesis la noxa genera discontinuidad axonal con integridad del envoltorio conectivo (perineuro, endoneuro y epineuro). La ruptura completa del axón produce una degeneración walleriana del segmento distal. El pronóstico de estas lesiones sigue siendo bueno, pero con recuperación lenta (regeneración axonal de aproximadamente 1mm por día).
La neurotmesis es el mayor grado de lesión. Tanto el axón como las vainas perineurales están afectados. La pérdida funcional es completa y, a menos que se intervenga quirúrgicamente de forma anticipada, el tejido de granulación y, posteriormente, la fibrosis aparecen produciendo neuromas postraumáticos y/o fibrosis intraneural.
Las técnicas microquirúrgicas han beneficiado a la cirugía de los nervios periféricos en los últimos 20 años. El tejido fibroso perineural puede ser eliminado por neurólisis23. En casos de axonotmesis grave o neurotmesis es necesaria la reparación quirúrgica. La sutura directa de los extremos del nervio puede generar tensión. Es por ello, que el criterio actual es usar auto o aloinjertos.
Neuropatías específicas del nervio ciático Síndrome piramidal
Descrito por Robinson en 1947, el síndrome piramidal o piriforme se produce por compresión del nervio ciático a su paso por la escotadura del mismo nombre. El músculo piriforme es el más activo de los atletas corredores y se inserta en los pedículos de la tercera y cuarta vértebras sacras, atraviesa el agujero ciático mayor y, por medio de un tendón grueso se inserta en el trocánter mayor. El síndrome piramidal puede producirse por modificaciones del músculo piriforme como hipertrofias, contracturas o espasmos, traumas directos o por anomalías anatómicas en el recorrido del nervio cuando pasa por la escotadura ciática. Por tanto, se encuadra dentro de las neuropatías por compresión o atrapamiento. La controversia sobre el origen de la neuropatía lumbosacra distal al neuroforamen ha persistido durante muchos años25.
Las imágenes en el síndrome piramidal durante años no han sido de gran ayuda y el diagnóstico ha sido siempre de exclusión. Para Stewart26 el síndrome piriforme se ha infradiagnosticado durante años, y ha propuesto la exploración quirúrgica para el diagnóstico definitivo. Durante la intervención se puede identificar la compresión ciática por el músculo piriforme y/o la asociación con bandas fibrosas26. Sin embargo, las secuencias neurográficas pueden hoy mostrar el nervio ciático en todo su recorrido y establecer su relación con el músculo piriforme.
Entre las neuropatías de los nervios de las extremidades inferiores, las neuropatías posturales pueden ocurrir en una variedad de posiciones, las más descritas la de litotomía y la de sentado. Estas causas de lesión del nervio ciático son prevenibles y suelen ocurrir por descuido intraoperatorio, ya sea porque el paciente permanece demasiado tiempo en la misma postura, o por error en el posicionamiento. Esto ha tenido un alto impacto médico-legal. En ambas posiciones, las mismas fuerzas que contribuyen a la lesión por estiramiento del grupo muscular de los isquiotibiales (por ejemplo, bíceps femoral), pueden generar el estiramiento del nervio ciático. Debido a que la posición afecta a la vez a ambos miembros, la afectación del nervio ciático puede ser bilateral. El trauma en el músculo piriforme genera espasmo o contractura muscular y, secundariamente, lesión del nervio por compresión y/o estiramiento. Los hallazgos en RM, teniendo en cuenta el antecedente clínico, son muy sugestivos. Las imágenes muestran un engrosamiento fusiforme del nervio a su paso por la escotadura ciática, un foco de contusión en los músculos piriforme, cuadrado femoral y glúteo, así como cambios en los planos grasos adyacentes. La captación de contraste por estas estructuras se explica por el componente inflamatorio agudo del paquete vásculo-nervioso de la vaina neural, junto con la compresión muscular adyacente .
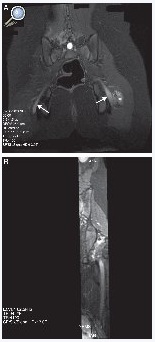
Figura 4. Niña de 13 años con antecedente de cirugía en posición sentada durante 8h. A) Secuencia IDEAL ponderada en T2 con saturación de la grasa en el plano coronal. Se observa un aumento de la señal y engrosamiento difuso de ambos nervios ciáticos, con predominio en el lado izquierdo (flecha). Se acompaña de edema de las partes blandas adyacentes en el lado izquierdo (asterisco). B) Reconstrucción MPR curva en el eje longitudinal del nervio.
Neuropatía por tumores y seudotumores
La neoplasia más común y descrita en la bibliografía es el tumor de la vaina neural periférica (PNST)33, 34, 35. La importancia de poder diferenciar en imágenes entre los tumores benignos como el neurofibroma y neurilemoma o schwanoma, radica en que el schwanoma puede resecarse sin afectar al nervio, porque está contenido dentro de la misma cápsula, el epineuro y, habitualmente pueden separarse quirúrgicamente. Por el contrario, el neurofibroma debe ser resecado con parte del nervio porque el tumor no puede ser separado de sus fibras. Ambos tumores han sido ampliamente estudiados y descritos en trabajos de RM. En un estudio de 52 pacientes que analizaron las diferencias en las imágenes ponderadas en T2, el signo de la diana (58 vs. 15%), el realce central (75 vs. 8%) y una combinación de ambas (63 vs. 3%) se presentaron principalmente en los neurofibromas. Por el contrario, los hallazgos sugestivos de neurilemomas fueron la apariencia fascicular, un anillo delgado hiperintenso en T2, una combinación de ambos (8% neurofibromas vs 46% neurilemomas) y el realce difuso. Los grandes neurilemomas sufren con frecuencia cambios degenerativos que incluyen quistes, hemorragias y fibrosis36 (Figura 5).
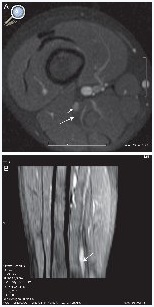
Figura 5. Niño de 4 años con marcha polineurítica de un año de evolución, con EMG compatible con lesión del nervio peroneo. A) Secuencia SPGR ponderada en T1 con saturación de la grasa e inyección de gadolinio. Muestra un nódulo en la división peronea del nervio ciático (flecha corta). Por detrás se observa la división tibial con un patrón fascicular normal (flecha larga). B) Reconstrucción MPR curva donde se observa el engrosamiento fusiforme en el tercio distal del nervio ciático (flecha).
El neurofibroma plexiforme tiene una apariencia patognomónica. Se observa como una nodularidad difusa de todo el recorrido del nervio y sus ramas, con una hiperintensidad similar al agua en las secuencias ponderadas en T2. Los de gran volumen reemplazan el tejido adiposo creando una apariencia en «panal». Clínicamente se manifiestan por elefantiasis neuromatosa37, 38, 39 (Figura 6).

Figura 6. Niño de 14 años, con antecedente de neurofibromatosis tipo I. Secuencia SSFSE ponderada en T2 en el plano coronal del muslo, en la que se observa una formación voluminosa en las partes blandas del muslo, con alta intensidad de señal, polilobulada, con múltiples septos. La biopsia demostró un neurofibroma plexiforme del nervio ciático.
El neurofibroma o schwanoma maligno, también llamado PNST maligno, supone el 5-10% de los sarcomas de partes blandas y se asocia a neurofibromatosis tipo i en el 25 a 70% de los casos. También se ha descrito 10-20 años después de haber sido radiado. El nervio ciático es el que se afecta con mayor frecuencia por estos tumores33, 40. La neurografía es el estudio de imagen de primera línea para el diagnóstico. Muestra la morfología fusiforme característica, a veces áreas de necrosis o hemorragia y, ocasionalmente, focos heterotópicos de cartílago o hueso. La recurrencia local y las metástasis son frecuentes27, 41, 42.
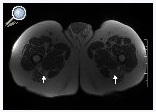
Figura 7. Paciente de 73 años que presentaba parestesias leves en el territorio peroneo de ambos lados. En las imágenes ponderadas T1 se observa aumento de grosor del nervio ciático de ambos lados a expensas de una hipertrofia del componente graso intraneural, hallazgo compatible con lipomatosis bilateral del nervio ciático (flecha).
Conclusión
Las técnicas actuales de RM de alta resolución mejoran la visualización de los nervios periféricos normales y patológicos y, brindan información suplementaria a los ensayos clínicos y electrofisiológicos. Es un complemento a la RM de columna lumbosacra en el estudio de las lumbociaticas

Dr Jhaxel Ameed
García Rizo
Cirujano de Columna y Traumatólogo

+505 22771589
+505 85464804
Semáforos de plaza el Sol 1C. Al Sur y 1C. Abajo. Los Robles
Tel: +505 22524048
Cel: +505 88520809
clinica@orthospinecenternicaragua.com











